Nombre sistemático: riesgo cardiaco
Aspectos generales
¿En qué consiste una evaluación del riesgo cardiaco?
La evaluación del riesgo cardiaco incluye una serie de pruebas con capacidad de predecir si una persona puede presentar algún tipo de afectación cardiovascular, como un infarto agudo de miocardio o un accidente cerebrovascular. Estas pruebas se han orientado para poder clasificar el riesgo en leve, moderado o alto.
Quizás los indicadores de riesgo cardiaco más importantes son los derivados de la propia historia personal. Entre los factores más relevantes se incluyen:
- Edad.
- Antecedentes familiares.
- Peso.
- Tabaquismo.
- Presión arterial.
- Dieta.
- Ejercicio físico.
- Diabetes.
- Enfermedad cardiaca preexistente o haber tenido un ataque al corazón.
Existen algunas pruebas, invasivas y no invasivas, que pueden utilizarse en el establecimiento del riesgo cardiaco. Entre las pruebas no invasivas se incluyen el electrocardiograma (ECG) y las pruebas de esfuerzo, también llamada ECG de esfuerzo o prueba de esfuerzo metabólico. Las pruebas invasivas incluyen angiografías/arteriografías y cateterizaciones cardiacas, y suelen emplearse con finalidades diagnósticas en personas con signos y síntomas. Si desea más información acerca de las pruebas, acceda a este enlace.
El perfil lipídico constituye la prueba de laboratorio más importante para establecer el riesgo cardiaco.
Preguntas comunes
¿Cómo se utiliza el perfil lipídico?
El perfil lipídico es de ayuda para establecer el riesgo cardiaco de una persona y para determinar el tratamiento más beneficioso. Los resultados del perfil lipídico se consideran junto con otros factores de riesgo conocidos de enfermedad cardiovascular. En función de los resultados y de los factores de riesgo, las opciones de tratamiento variarán, desde cambios del estilo de vida, de la dieta y ejercicio hasta prescripción de fármacos como estatinas para disminuir las concentraciones de los lípidos.
El perfil lipídico evalúa el colesterol, triglicéridos, colesterol de lipoproteínas de alta densidad (colesterol HDL o "bueno") y el colesterol de lipoproteínas de baja densidad (colesterol LDL o "malo"). La principal manera en que se encuentra la grasa en el organismo es en forma de triglicéridos, siendo su función la de proporcionar energía a las células. A continuación se exponen los límites deseables de los distintos componentes incluidos en el perfil lipídico según las guías del National Cholesterol Education Program (NCEP):
- Colesterol < 200 mg/dL (5,18 mmol/L).
- Colesterol HDL > 40 mg/dL (1,04 mmol/L).
- Colesterol LDL < 100 mg/dL (2,59 mmol/L): esto se considera óptimo; las concentraciones dependen de la cantidad y el tipo de factores de riesgo presentes y el motivo de la prueba.
- Triglicéridos < 150 mg/dL (1,70 mmol/L).
En el perfil lipídico se pueden incluir otros resultados calculados a partir de los anteriores:
- Colesterol no-HDL: calculado a partir del colesterol total y del colesterol HDL (se resta); se considera que esta es la fracción de colesterol que con mayor probabilidad está implicada en el endurecimiento de las arterias (aterosclerosis).
- Colesterol VLDL (lipoproteínas de muy baja densidad): se calcula dividiendo la concentración de triglicéridos por 5 (si está expresada en mg/dL) o por 2,2 (si viene expresada en mmol/L); esta fórmula se basa en la composición característica de las partículas VLDL; el colesterol VLDL juega un papel importante en el proceso de formación de placas en las arterias.
- Cociente entre colesterol total y colesterol HDL (colesterol total / colesterol HDL) un cociente elevado indica mayor riesgo cardiaco, y viceversa.
¿Qué otras pruebas pueden utilizarse para establecer el riesgo cardiaco?
Existen otras pruebas que también pueden solicitarse:
- Proteína C reactiva ultrasensible: diversos estudios han demostrado que la medida de la proteína C reactiva (PCR) con un procedimiento de elevada sensibilidad puede ayudar a identificar si existe riesgo de enfermedad cardiovascular (ECV). En este caso, se trata de una prueba distinta a la prueba clásica que detecta concentraciones elevadas de PCR en personas con procesos inflamatorios e infecciosos. Con el método ultrasensible se mide la PCR a concentraciones que se corresponden con las que se observan en la población sana y permite observar si las concentraciones normales son más bien altas o más bien bajas. Se ha demostrado que las concentraciones que se sitúan en el límite superior de la normalidad predicen el riesgo de infarto agudo de miocardio, de accidente cerebrovascular, de muerte súbita de causa cardiaca y de enfermedad arterial periférica, a pesar de que las concentraciones de lípidos sean aceptables. Diversos especialistas recomiendan la realización de esta prueba en personas con riesgo moderado de infarto de miocardio durante los próximos 10 años. Sin embargo, no existe un consenso definitivo acerca de su uso ni de la frecuencia con la que debería solicitarse.
- Lipoproteína (a) o Lp(a): es una lipoproteína que transporta el colesterol en la sangre. Contiene una lipoproteína de baja densidad o LDL y una molécula proteica de apolipoproteína A. La Lp(a) es similar al colesterol LDL (LDL-C), pero no responde a las estrategias típicas para reducir el LDL-C, como la dieta, el ejercicio o la mayoría de los fármacos hipolipemiantes. Dado que la concentración de Lp(a) parece estar determinada genéticamente y no se altera fácilmente, una concentración elevada de Lp(a) puede utilizarse para identificar a aquellas personas que necesitan un tratamiento más agresivo.
Se dispone de otras pruebas que a veces se solicitan cuando se pretende establecer el riesgo cardiaco de una persona, aunque no existe consenso ni recomendaciones formales acerca de su utilidad cuando se determinan con esta finalidad. Entre ellas se incluye:
- Partículas de LDL.
- Lp-PLA2.
- Homocisteína.
- Gamma-glutamil transferasa.
- Albúmina en orina.
- Cistatina C.
- Fibrinógeno.
- Apolipoproteína A.
- Apolipoproteína B.
- Genotipado de Apo E, enfermedad vascular.
- Variantes MTHFR.
¿Cómo se determina la necesidad de tratamiento?
El tratamiento se basa en distintos factores, incluyendo los resultados del perfil lipídico, el estilo de vida del individuo y los antecedentes personales y familiares.
Las organizaciones de salud tienen diferentes recomendaciones para el tratamiento en función del riesgo cardiovascular pronosticado.
Las guías del American College of Cardiology (ACC) y la American Heart Association (AHA) recomiendan que se use una calculadora de riesgo para determinar el riesgo de ECV a 10 años en personas entre 40 y 75 años y sin antecedentes de enfermedad cardiaca. En el cálculo se consideran muchos factores, incluido el colesterol total, LDL-C, HDL-C, edad, sexo, raza, presión arterial, presencia de diabetes y hábito de fumar. Se debe calcular un riesgo inicial (línea de base) y luego se puede rastrear el riesgo a lo largo del tiempo con cada cálculo de riesgo posterior. El riesgo a diez años se clasifica a continuación.
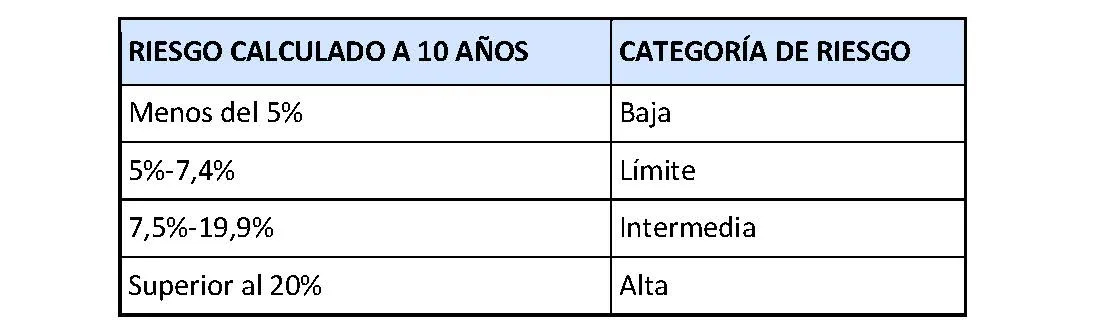
La ACC y AHA recomiendan el tratamiento con estatinas si:
- Se tiene una enfermedad cardiaca (diagnosticada por historial médico, examen físico, exploraciones por imágenes, etc.)
- LDL-C superior a 190 mg/dL (4,90 mmol/L).
- Tener entre 40 y 75 años con diabetes y LDL-C entre 70-189 mg/dL (1,81-4,90 mmol/L), pero sin enfermedad cardiaca asociada.
- Tener entre 40 y 75 años sin diabetes ni enfermedades del corazón, pero con una concentración de LDL-C entre 70 y 189 mg/dL (1,81 y 4,90 mmol/L) y un riesgo de desarrollar una enfermedad del corazón a 10 años superior al 7 %.
La US Preventive Services Task Force (USPSTF) hace recomendaciones sobre el uso de estatinas para el tratamiento en adultos de 40 a 75 años sin antecedentes de enfermedad cardiaca, es decir, sin síntomas de enfermedad arterial coronaria o accidente cerebrovascular, en función de los factores de riesgo, es decir, LDL-C superior a 130 mg/dL (3,37 mmol/L), HDL-C inferior a 40 mg/dL (1,0 mmol/L), diabetes, presión arterial alta, tabaquismo y el uso de la calculadora de riesgo.
Si se tiene uno o más factores de riesgo y un riesgo calculado de eventos cardiovasculares a 10 años del 10 % o más, entonces el USPSTF recomienda el uso de una estatina en dosis de baja a moderada.
Si se tiene uno o más factores de riesgo y un riesgo calculado de eventos cardiovasculares a 10 años entre el 7,5 % y el 10 %, entonces el USPSTF dice que el médico puede optar por ofrecer una estatina en dosis de baja a moderada. Esto se debe a que la probabilidad de que se tenga un evento cardiovascular es menor, por lo que es probable que el beneficio de una estatina sea menor.
El uso de la calculadora de riesgo y las pautas de ACC/AHA sigue siendo controvertido y está evolucionando a medida que se dispone de más datos. Algunas guías dicen que la calculadora de riesgo actual puede sobrestimar el riesgo. Por este motivo, en muchos lugares todavía se usan guías antiguas como la del National Cholesterol Education Program (NCEP) para el tratamiento de las dislipemias en el adulto, con objeto de evaluar las concentraciones de lípidos y el riesgo de ECV. De acuerdo con estas guías, si se tiene un LDL-C por encima de los valores objetivo y existen factores de riesgo (por ejemplo: antecedentes familiares, tabaquismo, diabetes, presión arterial alta), se necesita tratamiento.
¿Algunas personas corren más riesgo de sufrir un ataque al corazón que otras?
Sí. Los siguientes factores pueden aumentar el riesgo de ataque al corazón:
- Colesterol LDL elevado.
- Fumar tabaco.
- Tener sobrepeso u obesidad.
- Dieta no saludable.
- Estar físicamente inactivo: no hacer suficiente ejercicio.
- Edad (hombres mayores de 45 años o más y mujeres de 50 a 55 años o más).
- Hipertensión (presión arterial de 140/90 o superior o tomar medicamentos para la presión arterial alta).
- Antecedentes familiares de enfermedad cardiaca prematura (enfermedad cardiaca en un pariente masculino de primer grado menor de 55 años o una pariente femenina de primer grado menor de 65 años).
- Enfermedad cardiaca preexistente o haber tenido un ataque al corazón.
- Diabetes o prediabetes.
¿Existen equipos de prueba caseros para determinar si estoy en riesgo de sufrir un ataque al corazón?
No. El riesgo cardiaco general se basa en una serie de factores, incluidos los antecedentes médicos, así como los resultados de cualquiera de las pruebas mencionadas anteriormente. Una evaluación requiere la interpretación por un médico especialista. Sin embargo, hay recursos disponibles para ayudar a comprender mejor el riesgo como el artículo “Understand Your Risks to Prevent a Heart Attack” de la American Hearth Association (AHA). También se puede conocer el riesgo de enfermedad cardiaca o accidente cerebrovascular a 10 años a partir de los resultados del perfil de lípidos y del examen físico, utilizando la calculadora de riesgo cardiaco de la AHA y del American College of Cardiology (ACC) en personas entre 40 y 75 años sin enfermedad cardíaca. También existen kits para la medición del colesterol en el hogar. (Para más información sobre las pruebas de colesterol en el hogar, consultar el artículo de Mayo Clinic: Kits de pruebas de colesterol: ¿Son precisos?).
¿Hay algo más que debería saber?
El ejercicio físico y una dieta equilibrada y saludable ayudan a disminuir la presión arterial y las concentraciones de colesterol y triglicéridos. A veces, estos cambios en el estilo de vida no son suficientes para alcanzar unas concentraciones deseables. Existe un tipo de fármacos (estatinas) que ha demostrado ser eficaz para controlar las concentraciones de lípidos. Algunos tipos de hiperlipemia son hereditarios y pueden ser difíciles de controlar únicamente con la dieta y el ejercicio. Este tipo de enfermedades lipídicas suele requerir un tratamiento específico con fármacos que consigan disminuir la concentración de lípidos en la sangre.
¿Puede haber personas con mayor riesgo de padecer un infarto de miocardio que otras?
Sí. El riesgo es mayor en personas con sobrepeso, fumadoras, con hipertensión o diabéticas, con pruebas indicadoras de riesgo cardíaco alteradas y en aquellas con historia familiar de enfermedad cardiaca.
¿Existen pruebas que se pueda realizar uno mismo en su casa para saber si se presenta riesgo de infarto de miocardio?
No. El diagnóstico se basa en los resultados de las pruebas mencionadas, así como en el número de factores de riesgo que tiene una persona. La valoración global del riesgo supone una instrumentación especial y una correcta interpretación de los resultados por profesionales con experiencia. Sí que existen dispositivos que permiten medir el colesterol total.
Enlaces
Pruebas relacionadas:
Apolipoproteína A (Apo A)
Apolipoproteína B (Apo B)
Genotipo de la Apo E, enfermedad cardiovascular
Proteína C reactiva ultrasensible
Estados fisiológicos y enfermedades:
Infarto agudo de miocardio y síndrome coronario agudo
En otras webs:
Sociedad Española de Cardiología (SEC)
MayoClinic: Heart Disease Risk Calculator
Women's Heart Foundation: Women's Heart Disease Risk Quiz
También conocido como: HSV-1, HSV-2, HHV1, HHV2, VHS, herpes oral, herpes labial, herpes genital
Nombre sistemático: virus del herpes simple tipo 1 y tipo 2
Aspectos generales
¿Por qué hacer el análisis?
Para hacer un cribado o un diagnóstico de la infección por el virus del herpes simple (VHS).
Pregúntenos














