También conocido como: autoanticuerpos de diabetes mellitus, autoanticuerpos de diabetes
Nombre sistemático: autoanticuerpos citoplasmáticos de las células de los islotes pancreáticos, autoanticuerpos frente a la insulina, autoanticuerpos decarboxilasa del ácido glutámico, autoanticuerpos GAD65, autoanticuerpos asociados a insulinoma, IA-2A, autoanticuerpos ICA512, autoanticuerpos proteína tirosina fosfatasa-like, autoanticuerpos del transportador de zinc-8 (ZnT8A).
Aspectos generales
¿Por qué hacer el análisis?
Para identificar a las personas que tienen un mayor riesgo de desarrollar diabetes tipo 1 o que requieren tratamiento con insulina; para ayudar en la clasificación de la diabetes.
Nota: No se recomienda realizar las pruebas de autoanticuerpos de los islotes en personas no diabéticas, excepto si la persona participa en un estudio de investigación que requiera la realización de las pruebas de autoanticuerpos de los islotes.
¿Cuándo hacer el análisis?
En las personas diabéticas cuando el médico no pueda determinar claramente si tiene diabetes tipo 1 o diabetes tipo 2, se podrá solicitar pruebas de autoanticuerpos de los islotes.
¿Qué muestra se requiere?
La determinación se realiza a partir de una muestra de sangre venosa.
¿Es necesario algún tipo de preparación previa?
Para esta prueba no se necesita ninguna preparación especial.
¿Qué es lo que se analiza?
Los autoanticuerpos relacionados con la diabetes son proteínas producidas por el sistema inmune, que están asociadas a la diabetes de tipo 1. Los autoanticuerpos relacionados con la diabetes agrupan a un conjunto de pruebas útiles para detectar la presencia de uno o varios de estos autoanticuerpos en sangre.
La diabetes tipo 1 se caracteriza por una falta de insulina debida a procesos autoinmunes que destruyen las células beta productoras de insulina en el páncreas.
Los autoanticuerpos de los islotes pueden estar presentes antes del diagnóstico de diabetes tipo 1, generalmente están presentes en el momento del diagnóstico y disminuyen en frecuencia durante 5 a 10 años después de realizar el diagnóstico de diabetes tipo 1.
Los autoanticuerpos de los islotes son marcadores de una respuesta autoinmune (autorreactiva) a los islotes, pero los autoanticuerpos de los islotes no son la causa de la diabetes tipo 1. La diabetes tipo 2 resulta principalmente de la resistencia del cuerpo a los efectos de la insulina (resistencia a la insulina), junto con la disminución de la producción de insulina y no involucra a procesos autoinmunes.
La diabetes tipo 1 se conocía anteriormente como diabetes juvenil o diabetes insulino-dependiente, pero actualmente se ha rebautizado como diabetes tipo 1 para reflejar la destrucción de las células beta del páncreas. En el momento del diagnóstico de una diabetes tipo 1 autoinmune, cerca del 95% de los afectados presentará uno o más anticuerpos relacionados con la diabetes. En la diabetes tipo 2, no existen estos autoanticuerpos.
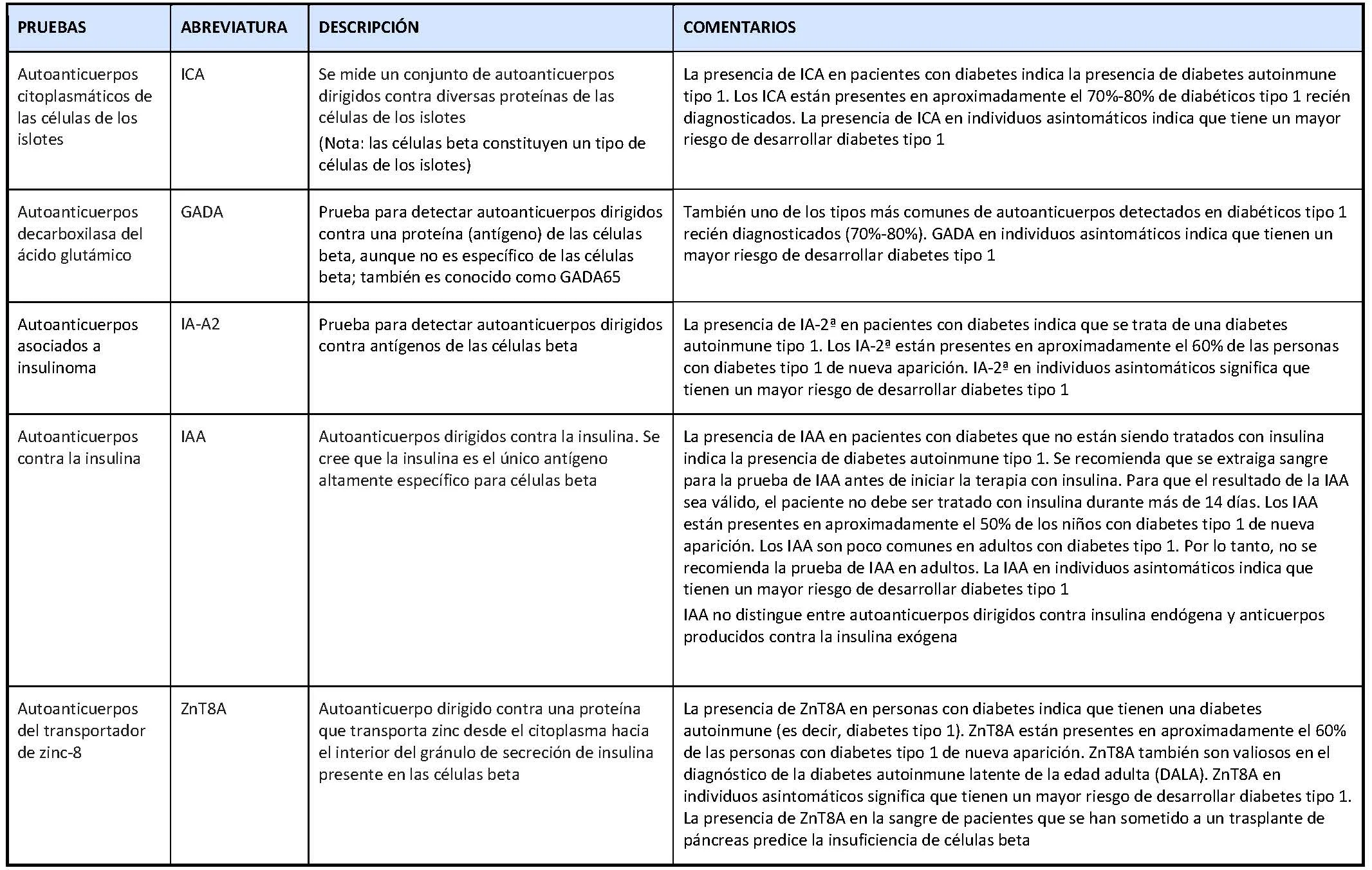
Los cuatro tipos más frecuentes de autoanticuerpos relacionados con la diabetes incluyen:
- Autoanticuerpos citoplasmáticos de las células de los islotes (ICA).
- Autoanticuerpos decarboxilasa del ácido glutámico (GADA).
- Autoanticuerpos asociados a insulinoma (IA-2A).
- Autoanticuerpos contra la insulina (IAA).
- Autoanticuerpos del transportador de zinc-8 (ZnT8A).
Cerca del 10% de todos los casos de diabetes son de tipo 1 (autoinmune) en origen, y la mayoría de dichos casos se diagnostica en las personas menores de 20 años. Sin embargo, la diabetes tipo 1 puede desarrollarse en personas de cualquier edad. Los síntomas de una diabetes, tales como el deseo frecuente de orinar, sed, pérdida de peso y dificultad en la cicatrización de las heridas, suelen aparecer cuando se ha destruido alrededor del 80%-90% de las células beta productoras de insulina. El organismo necesita la insulina diariamente para permitir la entrada de la glucosa hacia el interior de las células y garantizar la producción de energía. Sin una cantidad adecuada de insulina, las células "mueren de hambre" a la vez que aumenta la concentración de glucosa en sangre (hiperglucemia). Una hiperglucemia aguda puede generar una crisis diabética mientras que una hiperglucemia crónica lesiona los vasos sanguíneos y los órganos, como por ejemplo los riñones.
Preguntas comunes
¿Cómo se utiliza?
La determinación de los autoanticuerpos (anti-islotes) relacionados con la diabetes se solicita para ayudar a distinguir entre la diabetes tipo 1 y la diabetes debida a otras causas. Los autoanticuerpos de los islotes son positivos en la diabetes tipo 1 y son negativos en los casos de diabetes causados por problemas no autoinmunes.
La diabetes tipo 1 se caracteriza por la falta de insulina, como consecuencia de un proceso autoinmune que destruye las células beta del páncreas productoras de insulina. La diabetes tipo 2 se asocia principalmente a una resistencia a la insulina y a un descenso de su producción.
Es importante conocer qué tipo de diabetes padece la persona para instaurar un tratamiento eficaz lo más rápidamente posible, evitando así la aparición de complicaciones. Los diabéticos tipo 1 deben controlarse ellos mismos su concentración de glucosa e inyectarse insulina varias veces al día para asegurar que las concentraciones de glucosa en sangre se mantienen entre unos límites adecuados. Los diabéticos tipo 2 también pueden controlar su concentración de glucosa, sin embargo, la manera de mantener su concentración dentro de un rango normal se realiza de manera distinta, porque a algunos les basta con controlar la dieta y realizar ejercicio físico, mientras que otros necesitan medicarse, e incluso algunos pueden requerir insulina.
¿Cuándo se solicita?
El médico suele solicitar una combinación de estos autoanticuerpos cuando se ha diagnosticado una diabetes e interesa conocer si se trata de una diabetes tipo 1 o tipo 2. Además, es posible emplear estas pruebas en situaciones en las que se duda de que realmente se trate de una diabetes tipo 2 al no poderse controlar adecuadamente las concentraciones de glucosa en sangre con los tratamientos estándares. En tal caso, una prueba positiva para un autoanticuerpo de los islotes puede indicar que el diagnóstico es diabetes tipo 1 y no diabetes tipo 2.
¿Qué significa el resultado?
La presencia de ICA, GADA y/o IA-2A en una persona con síntomas de diabetes confirma el diagnóstico de una diabetes tipo 1. De manera similar, la presencia de IAA en un niño con diabetes y no tratado con insulina confirma que la causa es una diabetes tipo 1.
Si no se detecta ningún autoanticuerpo relacionado con la diabetes es muy poco probable que se trate de una diabetes tipo 1. Algunos individuos con diabetes tipo 1 nunca presentarán estos autoanticuerpos, aunque esta situación es rara. En la mayoría (95%) de los casos que debutan con diabetes tipo 1 existirá al menos un autoanticuerpo positivo.
En la tabla siguiente se resumen las características de los cuatro tipos principales de autoanticuerpos relacionados con la diabetes, que son útiles para distinguir entre diabetes tipo 1 y diabetes debida a otras causas.
¿Hay algo más que debería saber?
Los autoanticuerpos contra los islotes también pueden aparecer en individuos con otras enfermedades autoinmunes endocrinas como la tiroiditis de Hashimoto o la enfermedad de Addison autoinmune.
La determinación de anticuerpos contra los islotes en personas no diabéticas solamente se recomienda para fines de investigación. En este contexto, estos autoanticuerpos pueden ayudar a predecir el desarrollo de una diabetes tipo 1 en familiares de afectados. Normalmente, cuanto más alto sea el título de anticuerpos contra los islotes que tenga una persona no diabética en sangre, mayor será el riesgo de desarrollar una diabetes tipo 1. Por otra parte, una persona no diabética con uno o varios de estos autoanticuerpos y con una baja respuesta de insulina a una inyección intravenosa de glucosa, presenta un elevado riesgo de desarrollar una diabetes tipo 1. Concretamente y de manera más específica, este riesgo se estima del 50% a los 5 años en familiares directos de diabéticos tipo 1 que tengan los ICA presentes en sangre. Los GADA tienen un poder predictivo similar. Las personas con múltiples autoanticuerpos de islotes pueden tener un riesgo a los 10 años de desarrollar diabetes tipo 1 que se acerca al 100%.
Como actualmente no existen tratamientos de demostrada eficacia para la prevención de la diabetes tipo 1, no se recomienda ningún cribado de estos autoanticuerpos, ni en familiares de primer grado de afectados ni en la población general, a menos que sea con fines de investigación.
Las personas tratadas con insulina pueden desarrollar anticuerpos dirigidos frente a esta insulina exógena. La prueba para IAA no distingue entre estos anticuerpos y los autoanticuerpos dirigidos contra la insulina endógena. Por lo tanto, esta prueba no puede emplearse en las personas que ya hayan recibido inyecciones de insulina. Por ejemplo, alguien que se pensaba que tenía diabetes tipo 2 y que fue tratado con inyecciones de insulina no puede hacerse esta prueba para determinar si tiene diabetes tipo 1.
¿Pueden emplearse estas pruebas para diagnosticar una diabetes?
No. Tanto en el caso de la diabetes tipo 1 como para otros tipos de diabetes, el cribado, diagnóstico y monitorización de la enfermedad se realiza mediante el uso de otras pruebas como la glucosa en sangre y la hemoglobina glicada. Los autoanticuerpos son de utilidad una vez que se ha diagnosticado la diabetes, para distinguir entre diabetes tipo 1 y diabetes tipo 2.
¿Los ICA, GADA, IA-2A o ZnT8A destruyen las células beta?
Están asociados a la destrucción de las células beta y reflejan un proceso autoinmune en curso, aunque no se cree que sean los responsables de la lesión.
¿La detección precoz de la destrucción de células beta permite algún tratamiento preventivo?
Actualmente no. La presencia de autoanticuerpos de los islotes indica la causa de la diabetes, pero no indica si alguien tiene diabetes o no. Existe un debate sobre si se debe realizar la detección de autoanticuerpos en los islotes, incluso si no podemos prevenir la diabetes tipo 1. Esto se debe a que, incluso actualmente, aproximadamente el 30% de los niños con diabetes tipo 1 de nueva aparición tienen cetoacidosis diabética, que puede ser fatal en aproximadamente 1 de cada 200 niños. Si se examinaran los autoanticuerpos de los islotes y se pusiera a los pacientes y padres en alerta por el desarrollo de los síntomas de diabetes, teóricamente la cetoacidosis diabética podría prevenirse al inicio.
Enlaces
Pruebas relacionadas:
Hemoglobina glicada (HbA1c)
Estados fisiológicos y enfermedades:
En otras webs:
Federación Española de Diabetes (FEDE)
Sociedad Española de Diabetes (SED)
National Institute of Diabetes and Digestive and Kidney Diseases (NIH): Diabetes
American Diabetes Association (ADA): Type 1 Diabetes
También conocido como: HSV-1, HSV-2, HHV1, HHV2, VHS, herpes oral, herpes labial, herpes genital
Nombre sistemático: virus del herpes simple tipo 1 y tipo 2
Aspectos generales
¿Por qué hacer el análisis?
Para hacer un cribado o un diagnóstico de la infección por el virus del herpes simple (VHS).
Pregúntenos














