¿En qué consiste?
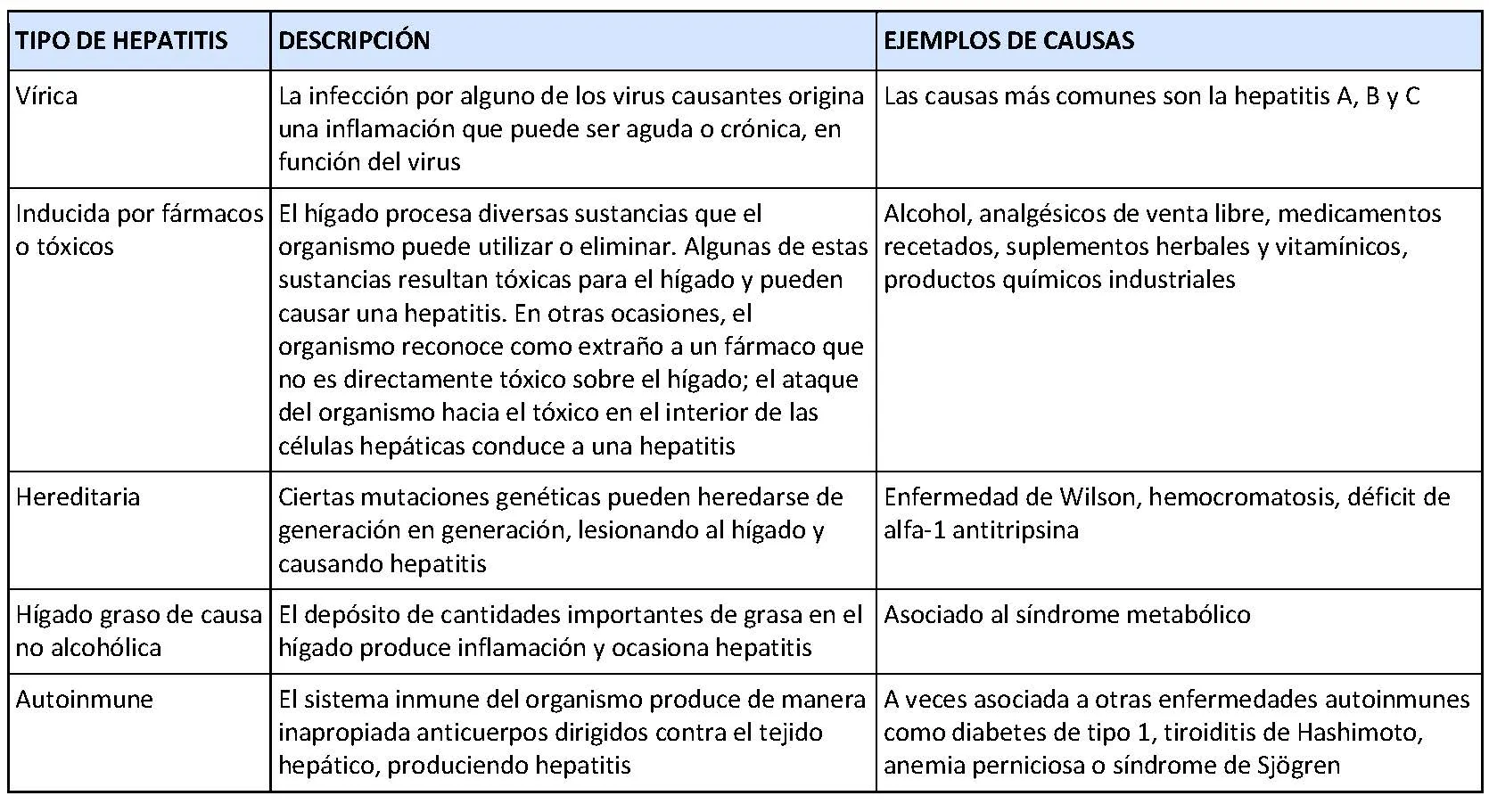
La hepatitis es una inflamación del hígado que suele ser causada por virus, aunque también puede deberse a fármacos, alcohol, enfermedades hereditarias, enfermedades autoinmunes o hígado graso.
Esta inflamación puede ser aguda y resolverse en pocas semanas o meses o puede ser crónica, durando varios años. Las hepatitis crónicas pueden ser silentes durante 20 años o más antes de causar síntomas relevantes relacionados con una lesión progresiva en el hígado, como la cirrosis, el cáncer de hígado o la muerte.
El hígado es un órgano vital localizado en la parte superior derecha del abdomen. Realiza varias funciones en el organismo, entre las que se encuentran el procesado de los nutrientes, la producción de bilis para ayudar a la digestión de las grasas, la síntesis de muchas proteínas importantes, el control de la coagulación de la sangre, y la transformación de sustancias potencialmente tóxicas para el organismo en otras inocuas que se puedan utilizar o eliminar. En los casos graves, la inflamación puede interferir en estos procesos y permitir que las sustancias potencialmente tóxicas se acumulen.
En la tabla siguiente se resumen algunos tipos comunes de hepatitis.
Acerca de la hepatitis
Signos y síntomas
Los signos y síntomas de la hepatitis son los mismos independientemente de la causa, pero pueden variar según la persona y a lo largo del tiempo. La mayoría de personas con hepatitis crónica no presenta síntomas y algunas de las que padecen hepatitis aguda tampoco, aunque en estos casos pueden existir síntomas leves e inespecíficos que pueden confundirse con los de una gripe. Algunos de los signos y síntomas más comunes incluyen:
- Fatiga.
- Náuseas.
- Dolor abdominal.
- Dolores articulares.
- Picor.
- Ictericia (el único síntoma que sugiere un daño hepático importante).
Algunas personas pueden además presentar pérdida del apetito, oscurecimiento de la orina y pérdida de color de las heces. En los casos más graves puede existir ascitis y confusión mental.
La exploración física puede poner de manifiesto un hígado sensible a la palpación y aumentado de tamaño. En algunas personas, las hepatitis crónicas pueden provocar un daño gradual en el hígado que, al cabo del tiempo, puede causar una insuficiencia hepática. La forma crónica de la hepatitis suele durar muchos años y no se cura sin tratamiento.
Pruebas relacionadas
Son muchas las pruebas de laboratorio que pueden solicitarse en las hepatitis. Son pruebas cuyo uso se justifica por diversas razones y se clasifican como se expone a continuación:
- Pruebas generales para detectar inflamación del hígado y/o lesión hepática.
- Pruebas de cribado para detectar hepatitis víricas: por ejemplo, se realiza un cribado de hepatitis B o hepatitis C en las personas con riesgo de adquirirlas (consumo de drogas, promiscuidad), o en las donaciones de sangre.
- Pruebas para poder diagnosticar la causa subyacente de la enfermedad hepática.
- Pruebas con finalidades de monitorización, para evaluar la progresión de la hepatitis y controlar el tratamiento.
La hepatitis aguda suele sospecharse por la presencia de síntomas como fiebre, pérdida de apetito, náuseas, normalmente acompañados de oscurecimiento de la orina, pérdida de coloración de las heces, coloración amarillenta de la piel y la conjuntiva ocular (ictericia).
La hepatitis crónica suele detectarse por presentar resultados anómalos en un análisis. En las personas en las que los síntomas son nulos, escasos o inespecíficos, la hepatitis suele detectarse al realizar un análisis rutinario.
En este análisis rutinario se incluyen un conjunto de pruebas que suelen solicitarse por ejemplo en un examen médico anual. Incluye varias pruebas del perfil hepático. Estas pruebas pueden constituir el primer indicador de inflamación o lesión hepática, aunque no permiten conocer la causa de la hepatitis, siendo necesarias otras pruebas adicionales.
Estas pruebas se utilizan, tanto para detectar lesión hepática, como para evaluar su gravedad, algunas se indican a continuación:
- Alanina aminotransferasa (ALT): enzima que se encuentra principalmente en el hígado. Cuando el hígado está dañado, la ALT se libera a la sangre, por lo general antes de que se presenten signos más evidentes de daño hepático. Esto hace que la ALT sea una prueba útil para la detección temprana del daño hepático. Los resultados a menudo se comparan con los de la aspartato aminotransferasa (AST) para ayudar a determinar la causa de la lesión hepática.
- Aspartato aminotransferasa (AST): enzima que se encuentra en el hígado y también en otros tejidos, particularmente en el corazón y en otros músculos. Esta prueba es más útil para detectar el daño hepático debido a hepatitis y puede elevarse más que la ALT con la exposición a fármacos tóxicos para el hígado, cirrosis o alcoholismo. Sin embargo, la AST no es específica para el hígado y puede aumentar en enfermedades que afectan a otras partes del cuerpo. Los resultados a menudo se comparan con los de la ALT.
- Fosfatasa alcalina (FA): enzima relacionada con los conductos biliares; suele encontrarse elevada cuando hay una obstrucción de estos conductos, aunque también puede aumentar en las enfermedades óseas.
- Bilirrubina: producto de desecho de color amarillo que se genera a partir de los hematíes viejos y que es procesado por el hígado para que pueda ser eliminado del cuerpo. Cuando el hígado está dañado la bilirrubina puede acumularse, causando ictericia y oscurecimiento de la orina.
- Albúmina: principal proteína que sintetiza el hígado e informa de la capacidad de producción de proteínas del hígado. Su concentración puede disminuir con la pérdida de la función hepática; sin embargo, esto generalmente solo ocurre cuando el hígado se ha visto gravemente afectado.
- Proteínas totales: medida de la albúmina y de todas las otras proteínas del plasma; pueden disminuir con las enfermedades hepáticas graves.
Según el médico y el laboratorio, otras pruebas que se pueden realizar individualmente o como parte de un perfil hepático incluyen:
- Tiempo de protrombina (TP): prueba que suele solicitarse en las personas cuando se sospecha una hepatitis o si la tienen. Las proteínas que participan en el proceso de coagulación de la sangre (factores de la coagulación) se sintetizan principalmente en el hígado. Un alargamiento del tiempo de protrombina ayuda a valorar la gravedad de la lesión hepática.
- Gamma-glutamil transferasa (GGT): enzima del hígado muy sensible a alteraciones de la función hepática; ayuda a establecer el motivo de los aumentos de la FA. Si la GGT está elevada, el aumento de la FA es de causa hepática y no ósea.
- Lactato deshidrogenasa (LDH): una enzima liberada con el daño celular; se encuentran en las células de todo el cuerpo.
- Alfa-fetoproteína marcador tumoral (AFP): asociada con la regeneración o proliferación de las células hepáticas.
Si bien las pruebas generales enumeradas anteriormente pueden ayudar a detectar la hepatitis, no determinan la causa subyacente. Es posible que se necesiten pruebas adicionales para identificar la causa y ayudar a dirigir el tratamiento. Algunos ejemplos incluyen:
- Perfil de hepatitis aguda: se puede usar para ayudar a detectar una infección por el virus de la hepatitis.
- Anticuerpos autoinmunes (por ejemplo: ANA, SMA, anti-LKM-1): asociados con hepatitis autoinmune.
Para el diagnóstico:
- Biopsia hepática: este es un procedimiento en el que se inserta una aguja en el hígado para extraer una pequeña cantidad de tejido que un patólogo examina bajo un microscopio; es la forma más definitiva de diagnosticar el daño hepático. Dado que este es un procedimiento invasivo, se usa principalmente cuando otras pruebas no son concluyentes o para determinar cuánto daño hepático se ha producido. (Para obtener más información, leer el artículo sobre anatomía patológica).
Pruebas de imagen
Las pruebas de imagen, como la ecografía y las radiografías, pueden usarse para evaluar el hígado, detectar hepatitis, ayudar a hacer un diagnóstico y ayudar a determinar la causa de la lesión hepática.
Hepatitis víricas
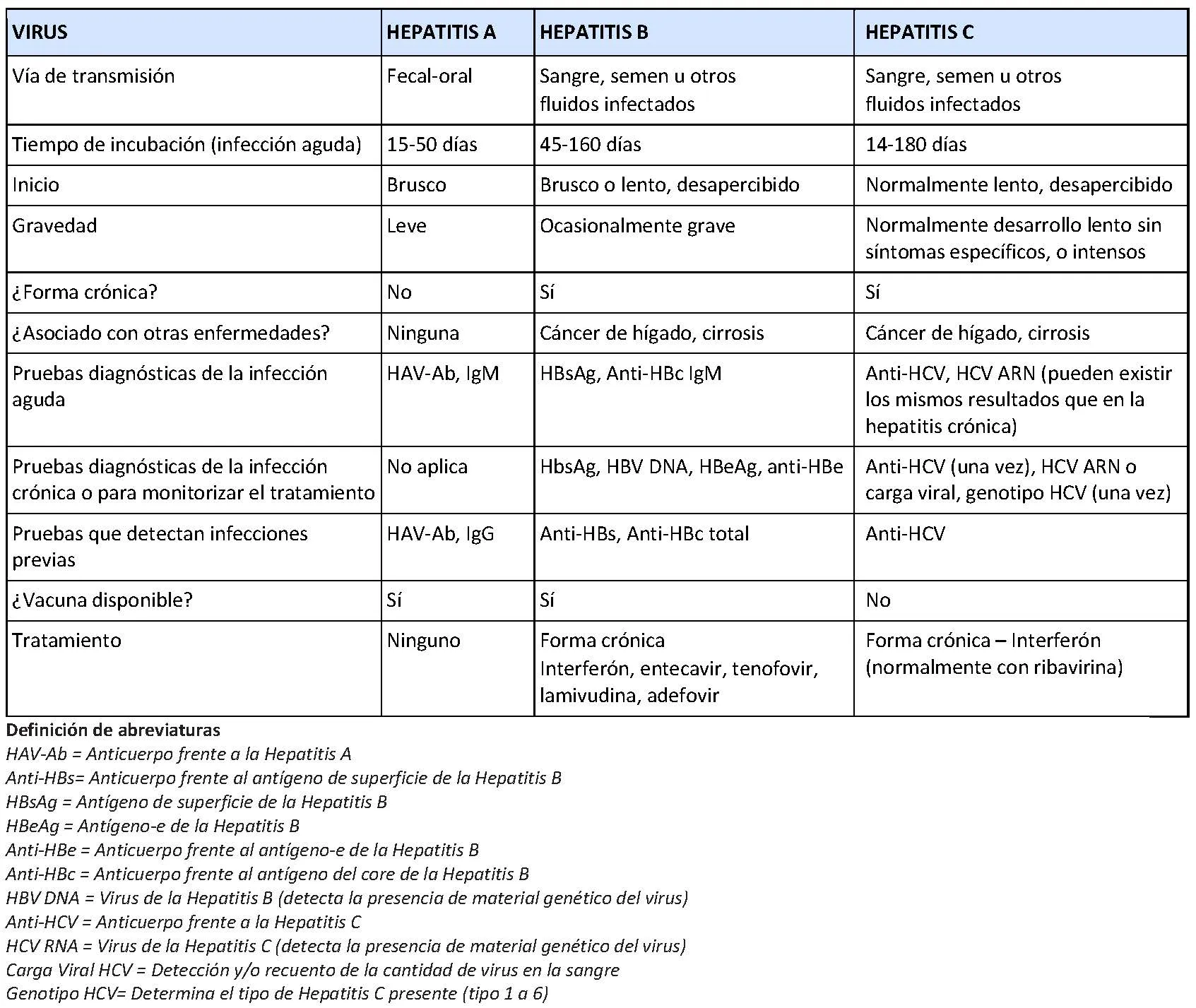
Una de las causas principales de la hepatitis es una infección vírica. Los virus asociados a las hepatitis se identificaron por orden de su descubrimiento: A, B, C, D y E. Los tipos de hepatitis más frecuentes son A, B y C; las hepatitis que se asocian a afectación crónica son la B y la C.
Hepatitis A: es altamente contagiosa y se propaga a través de agua y comida contaminadas con el virus. Desde la introducción de la vacuna frente a la hepatitis A, los casos de infección han disminuido muchísimo. Los Centers for Disease Control and Prevention (CDC) estiman que el número de infectados por el virus de la hepatitis A es muy superior al registrado, debido a que muchas personas desconocen que padecen la infección. Los síntomas son muy parecidos a los de la gripe y no suelen hacer pensar en una hepatitis.
La hepatitis A causa una infección aguda pero no pasa a una forma crónica. El tratamiento suele ser de soporte (aliviar los signos y síntomas) y las personas afectadas suelen estar totalmente recuperadas a los 6 meses aproximadamente. Al principio del curso de la infección por este virus el cuerpo desarrolla anticuerpos contra dicho virus, por lo que una vez que la infección se ha resuelto, la persona tendrá inmunidad de por vida contra la enfermedad.
Hepatitis B: puede adquirirse por el contacto con fluidos corporales de una persona infectada. Lo más común es que el virus se disemine por exposición a sangre o jeringuillas contaminadas, por la práctica de sexo sin protección con una persona infectada, y también se trasmite de una madre infectada hacia su bebé durante el embarazo.
La infección por el virus de la hepatitis B anteriormente era la causa más común de hepatitis viral aguda. Los Centers for Disease Control and Prevention (CDC) estiman que el número de infectados por el virus de la hepatitis B (VHB) es muy superior al registrado, debido a que muchas personas desconocen que padecen la infección. La infección por el virus de la hepatitis B es más común en adultos, especialmente entre los 25 y 44 años de edad.
La probabilidad de que una infección aguda por VHB se convierta en una infección crónica depende en gran medida de la edad a la que una persona se infecta. Cuanto más joven es una persona cuando se infecta, más probable es que la infección se vuelva crónica. Alrededor del 90% de los bebés que adquieren la enfermedad desarrollarán infecciones crónicas. Por el contrario, menos del 5% de los adultos que se infectan con el VHB progresan a hepatitis B crónica.
El tratamiento para la infección aguda por VHB generalmente implica solo terapia de apoyo, y la mayoría de las personas se recuperan por completo en aproximadamente seis meses. Al principio del curso de la infección por VHB, el cuerpo desarrolla anticuerpos contra el virus, por lo que una vez que la infección se ha resuelto, la persona tendrá inmunidad de por vida contra la enfermedad.
Las personas que desarrollan hepatitis B crónica a menudo permanecen libres de signos y síntomas de enfermedad durante décadas. El tratamiento farmacológico puede ayudar a retrasar el desarrollo o la progresión del daño hepático causado por una infección crónica. El trasplante de hígado se puede realizar en los casos de insuficiencia hepática.
Hepatitis C: se contagia por la exposición a sangre contaminada. Entre los mecanismos de contagio más frecuentes cabe destacar el uso compartido de jeringuillas y agujas entre drogadictos para el consumo de cocaína o de heroína. Otras formas de contagio son el uso de dispositivos contaminados para realizar perforaciones o tatuajes, la exposición del personal sanitario a agujas contaminadas u otros objetos afilados, mantener relaciones sexuales que comportan pequeños desgarros tisulares, transmisión de madre a hijo a través del canal del parto, o por compartir cepillos dentales y maquinillas de afeitar contaminados con sangre.
Los Centers for Disease Control and Prevention (CDC) estiman que el número de infectados por el virus de la hepatitis C (VHC) es muy superior al registrado, debido a que muchas personas desconocen que padecen la infección. La infección por el VHC es menos frecuente que la causada por el VHB como causa de hepatitis aguda, pero es la causa más frecuente de hepatitis crónica. Según los CDC, alrededor de 60%- 70% de los expuestos a este virus desarrollará una enfermedad hepática crónica, cerca de un 20% evolucionará a cirrosis y entre un 1% y un 5% fallecerá a consecuencia de la cirrosis o de un cáncer de hígado (son consecuencias directas de la infección crónica).
No existe actualmente una vacuna disponible para prevenir la hepatitis C, aunque las investigaciones están en un punto muy avanzado. La mejor manera de prevenir la infección es limitar la exposición a posibles fuentes del virus, especialmente el compartir agujas para inyectarse drogas. Tanto el VHC agudo como el crónico pueden tratarse, por lo general con una combinación de medicamentos (ver el apartado del tratamiento).
Hepatitis D y E. Son poco frecuentes. La hepatitis D únicamente causa infección cuando existe infección por el virus de la hepatitis B y puede provocar que esta infección sea más grave. Se suele contagiar a través de la exposición a sangre o a agujas infectadas. La hepatitis E se contagia de manera parecida a la hepatitis A y se encuentra fundamentalmente en Asia, África y América del Sur. La hepatitis E rara vez puede causar hepatitis crónica en las personas cuyo sistema inmunitario no funciona correctamente.
Signos y síntomas
Se corresponden con los de las hepatitis en general. Si se desea más información se puede consultar el apartado de signos y síntomas.
Pruebas de laboratorio
Hay una variedad de análisis de sangre disponibles para ayudar a diagnosticar y/o controlar la hepatitis causada por virus específicos de la hepatitis. Para obtener información sobre las pruebas de las causas más comunes de la hepatitis viral, consulte las pruebas sobre hepatitis A, B y C, o bien la información resumida en la siguiente tabla:
Prevención
La incidencia de nuevos casos de hepatitis vírica ha disminuido por el hecho de no compartir jeringas y por practicar sexo con protección (especialmente importante en las hepatitis B y C), y por la disponibilidad de vacunas en el caso de las hepatitis A y B (no se dispone todavía de vacuna para la hepatitis C). En el caso de la hepatitis B y de la C, la transmisión de la infección por transfusión de sangre ha disminuido casi totalmente. Los programas sistemáticos de detección de hepatitis B en embarazadas y la vacunación de todos los recién nacidos, ha disminuido de manera muy significativa los nuevos casos de hepatitis B.
Tratamiento
Hepatitis A
Las medidas de soporte y el alivio de los síntomas suelen ser los únicos tratamientos que se requieren para tratar las hepatitis víricas agudas A. Suele ser necesario mucho reposo y aporte de bebidas y alimentos nutritivos. En el caso de las hepatitis A, la mayor parte de personas se recupera sin complicaciones.
Hepatitis B
El tratamiento de la hepatitis B aguda es principalmente de apoyo y, por lo general, implica mucho descanso, líquidos y una buena nutrición. Para aquellos que progresan a la forma crónica de hepatitis B, el objetivo consiste en minimizar las posibles lesiones hepáticas, tratar las enfermedades subyacentes que provocan o exacerban la hepatitis y prevenir el contagio a otras personas. Hay medicamentos disponibles para tratar la hepatitis B crónica, pero no todas las personas necesitan tratamiento. Las personas con hepatitis crónica se monitorizan de cerca para detectar el desarrollo de cirrosis hepática o cáncer.
Hepatitis C
Alrededor del 75-85% de las personas con hepatitis C aguda desarrollan la forma crónica y ambas formas pueden tratarse, generalmente con una combinación de medicamentos. Aunque algunas personas pueden eliminar el VHC agudo sin medicamentos, el tratamiento reduce el riesgo de que la infección se vuelva crónica. Los mismos medicamentos que se usan para tratar la hepatitis C crónica se usan para tratar la forma aguda, pero el mejor tratamiento para el VHC agudo y cuándo empezar la terapia sigue siendo incierto.
El enfoque para tratar la hepatitis C crónica varía según la composición genética (genotipo) del VHC que está causando la infección, si una persona ha sido tratada anteriormente por la infección por VHC, la salud del hígado de la persona y otros factores.
Hepatitis inducidas por fármacos o por tóxicos
El hígado es responsable del metabolismo del alcohol, fármacos y toxinas ambientales. Transforma estos compuestos en sustancias que puedan ser utilizadas y/o posteriormente excretadas por el organismo. Algunos fármacos o drogas pueden causar lesiones hepáticas cuando una persona sufre una exposición a dosis altas de estos productos. A veces, los síntomas de una hepatitis tóxica aparecen rápidamente, horas o días después de la exposición, pero en otras ocasiones los síntomas aparecen lentamente conforme aumenta la exposición repetida a la sustancia que genera la toxicidad.
Toxicidad hepática
Los ejemplos de sustancias que son directamente tóxicas (o tienen subproductos producidos en el hígado que son directamente tóxicos) para el hígado incluyen disolventes industriales, productos de limpieza y algunas drogas. El acetaminofeno, que se encuentra en numerosos medicamentos recetados y de venta libre, es un ejemplo de un fármaco que puede causar hepatitis tóxica. A dosis terapéuticas, es un buen analgésico, pero a dosis elevadas o combinado con alcohol puede provocar una insuficiencia hepática que puede llegar a comprometer la vida del individuo.
Hepatitis inducida por fármacos
Algunos ejemplos de productos de uso común que son capaces de causar hepatitis inducida por fármacos incluyen:
- Aspirina, ibuprofeno y naproxeno sódico (especialmente si se combinan con alcohol).
- Suplementos a base de hierbas, como cáscara sagrada, chaparral, consuelda, kava y efedra.
- Dosis elevadas de suplementos vitamínicos.
El consumo excesivo de alcohol constituye una de las causas más frecuentes de este tipo de hepatitis inducida por sustancias tóxicas. Esta enfermedad puede ser leve y persistir toda la vida sin que aparezca sintomatología específica. No obstante, a medida que pasa el tiempo, la lesión hepática se va agravando. La tasa de mortalidad en los casos graves alcanza el 50%. Esta lesión puede revertirse si se deja de consumir alcohol.
Algunos fármacos pueden ser potencialmente dañinos para el hígado en algunos individuos. Este efecto no puede predecirse y parece estar relacionado con algún tipo de reacción alérgica a un medicamento. Entre estos fármacos se incluyen anestésicos, antibióticos, esteroides anabolizantes y anticonvulsivantes.
Signos y síntomas
Varían en función de la causa. Pueden aparecer rápidamente o desarrollarse gradualmente a medida que aumenta la exposición al tóxico. Cuando existen, suelen ser los propios de las hepatitis, en general. Si desea más información consulte el apartado de signos y síntomas.
Pruebas de laboratorio
Las hepatitis causadas por sustancias químicas, fármacos o alcohol no suelen diagnosticarse mediante pruebas de laboratorio. Se llega al diagnóstico mediante la exploración que el médico realiza al individuo y mediante un cuestionario sobre la posible ingesta de sustancias químicas, fármacos o alcohol y si fuera el caso, evaluando los peligros a los que el individuo ha estado expuesto en su puesto de trabajo, como sería el caso de los disolventes industriales. Algunas pruebas pueden ser útiles en la evaluación de este tipo de hepatitis:
- Perfil hepático: para detectar lesión hepática y su gravedad.
- Concentración de etanol: si se sospecha como posible causa.
- Evaluación de una posible sobredosis de fármacos en un contexto urgente: incluyendo análisis de drogas de abuso, paracetamol o acetaminofeno, y otros fármacos que tome la persona para determinar la causa de la hepatitis y establecer el tratamiento adecuado.
- Biopsia hepática: para determinar el tipo y la extensión del daño hepático.
Tratamiento
No existe un tratamiento específico para la mayoría de las hepatitis tóxicas. Normalmente, lo principal es interrumpir la toma del fármaco que origina la lesión hepática o evitar la exposición al tóxico. Con esta actitud y si se actúa rápidamente, muchos individuos mejoran aunque a veces lentamente (meses). En algunas ocasiones pueden existir lesiones persistentes como cirrosis hepática e incluso insuficiencia hepática. Si la lesión del hígado es irreversible, puede considerarse el trasplante hepático.
En el caso de sobredosis por o acetaminofeno existe un tratamiento que permite minimizar el daño hepático: se administra N-acetil-cisteína como antídoto durante las primeras 24 horas después de la ingesta de paracetamol. Si se consigue administrar dentro de las primeras 8 horas, todavía es más efectivo como antídoto, de ahí la importancia de detectar esta situación y tratarla cuanto antes mejor.
Hepatitis hereditarias
Varias enfermedades hereditarias que afectan al hígado pueden manifestarse, principalmente al causar síntomas de hepatitis aguda o crónica. Algunos ejemplos incluyen:
- Hemocromatosis: es la forma más común de hepatitis hereditaria y está asociada con la absorción y acumulación de demasiado hierro en el cuerpo. El hígado es uno de los principales órganos dañados y la hepatitis crónica puede deberse a una sobrecarga de hierro.
- Deficiencia de alfa-1 antitripsina: es la causa genética más común de enfermedad hepática en niños. En los adultos, es más probable que la enfermedad afecte los pulmones, pero la cirrosis y el cáncer de hígado son más comunes en las personas con deficiencia de alfa-1 antitripsina.
- Enfermedad de Wilson: es una enfermedad hereditaria rara que provoca una acumulación de exceso de cobre en el hígado, el cerebro, los riñones y los ojos. Esta enfermedad puede causar hepatitis, tanto aguda como crónica. A menos que se trate, la enfermedad de Wilson empeora progresivamente y finalmente es mortal.
Signos y síntomas
Los signos y síntomas de las formas hereditarias de hepatitis son variados y específicos de las enfermedades individuales. En el caso de existir suelen ser leves y son los propios de las hepatitis en general.
Pruebas relacionadas
La presencia de formas de hepatitis hereditarias suele sospecharse si existe una historia familiar de enfermedad hepática. Algunas de las pruebas más frecuentes que se realizan para detectar este tipo de enfermedades suelen ser:
- Hierro sérico y pruebas relacionadas con su metabolismo: como la capacidad total de fijación del hierro y transferrina, así como la ferritina, en el caso de la hemocromatosis.
- Alfa-1 antitripsina: para los déficits de esta proteína.
- Ceruloplasmina y cobre: para contribuir al diagnóstico de la enfermedad de Wilson. El organismo suele eliminar el exceso de cobre hacia la bilis, pero cierta cantidad de este cobre también se une a una proteína conocida como ceruloplasmina. En la enfermedad de Wilson, el proceso de unión y eliminación no funciona bien, de manera que se encuentran concentraciones disminuidas de ceruloplasmina en la sangre y concentraciones elevadas de cobre en sangre, orina e hígado.
- Pruebas genéticas: para detectar mutaciones en ciertos genes que pueden asociarse a algunos tipos de hepatitis. Por ejemplo el estudio de mutaciones en el gen HFE puede contribuir al diagnóstico de la hemocromatosis.
- Biopsia hepática: el examen microscópico de una muestra de tejido hepático puede ser muy útil para establecer el diagnóstico.
Tratamiento
Las enfermedades genéticas que afectan al hígado no se curan. El tratamiento varía en función de la causa y difiere mucho según se trate de una entidad u otra. Por ejemplo, en el caso de la hemocromatosis el tratamiento se basa en la realización de sangrías periódicamente, para disminuir la cantidad de hierro en el organismo. En el caso de la enfermedad de Wilson, además de limitar al máximo la ingesta de cobre, se pueden administrar fármacos que ayudan a eliminar el cobre del organismo o a prevenir su acumulación.
Hígado graso de causa no alcohólica
Una de las principales causas de las hepatitis crónicas radica en una acumulación excesiva de grasas en el hígado, incluso en las personas que no beben cantidades excesivas de alcohol. Es una situación que se desarrolla de manera gradual, a lo largo de varios años, si se ingieren demasiadas calorías. A veces, el primer signo de una posible inflamación hepática puede ser la alteración de algunas pruebas realizadas en un análisis de rutina. Si existe un aumento del tamaño del hígado o si ya se han descartado otras posibles causas (por ejemplo: víricas), puede realizarse una biopsia. Si la biopsia indica que el tejido hepático es excesivamente graso, está inflamado y presenta signos de lesión, se habla de una condición conocida como esteatohepatitis de causa no alcohólica (NASH, por sus siglas en inglés). Si el hígado es graso pero no presenta signos de inflamación o cicatrices, se habla de enfermedad hepática de causa no alcohólica (NAFLD, por sus siglas en inglés). La NASH puede ser grave y puede acabar en una cirrosis del hígado. La NAFLD no suele ser tan agresiva.
Esta situación es más frecuente en las personas con síndrome metabólico, una combinación de diversas enfermedades como la obesidad (especialmente la acumulación de grasa en el abdomen), hipertensión, concentraciones elevadas de triglicéridos, concentraciones bajas de colesterol HDL y resistencia a la insulina o diabetes del tipo 2. Actualmente, no existe tratamiento para ninguna de las dos formas de hígado graso citadas, y se anima al individuo a que pierda peso, realizando ejercicio físico y siguiendo una dieta saludable.
Signos y síntomas
Generalmente no son aparentes en las personas con hepatitis causada por la enfermedad del hígado graso no alcohólico. Cuando están presentes, los signos y síntomas son generalmente leves, pero también pueden corresponder a los de la hepatitis en general.
Pruebas relacionadas
La enfermedad suele detectarse al realizarse un análisis rutinario o al solicitar un perfil hepático por otros motivos. La obtención de resultados alterados en estas pruebas suele ser el primer indicio de una lesión hepática. Otras pruebas, como una tomografía computarizada o una resonancia magnética pueden detectar la presencia de grasa en el hígado. Tampoco es raro que se soliciten otras pruebas para descartar otras causas de hepatitis. No existen sin embargo, pruebas de laboratorio que permitan establecer un diagnóstico de esteatosis hepática o de hígado graso de causa no alcohólica, por lo que debe recurrirse a una biopsia.
Tratamiento
No existe un tratamiento específico para el hígado graso de causa no alcohólica. Sí que puede intentarse mejorar la situación mediante:
- Pérdida de peso, si existe obesidad.
- Control de las concentraciones de glucosa en diabéticos.
- Abstención del consumo de alcohol.
- Algunos estudios sostienen que los fármacos que disminuyen la resistencia a la insulina pueden resultar útiles.
Hepatitis autoinmunes
La hepatitis autoinmune suele ser una forma crónica de hepatitis que conduce a una lesión progresiva del hígado. No obstante, en un 10%-20% de los casos puede presentarse como una hepatitis aguda. Por causas desconocidas, el sistema inmunitario del organismo ataca al hígado. Es más frecuente en mujeres que en hombres; de hecho según la American Liver Foundation, el 70% de los afectados son mujeres, y normalmente entre los 15 y los 40 años de edad.
Existen dos formas de hepatitis autoinmune. La más común es la de tipo 1 y suele afectar a mujeres jóvenes, asociándose a otras enfermedades autoinmunes como la diabetes tipo 1, la colitis ulcerosa y el síndrome de Sjögren. La de tipo 2 es mucho más rara y se ha visto que afecta a chicas entre los 2 y los 14 años de edad.
Signos y síntomas
Se corresponden con los propios de las hepatitis en general.
Pruebas de laboratorio
Suelen solicitarse distintas pruebas para detectar la presencia de autoanticuerpos, tanto para detectar la hepatitIs autoinmune, como para detectar la presencia de otras enfermedades autoinmunes . Entre estas pruebas se incluyen:
- Anticuerpos antinucleares (ANA).
- Anticuerpos antimúsculo liso (SMA) y anticuerpos anti-actina: la mayoría de los anticuerpos contra el músculo liso producidos con la hepatitis autoinmune se dirigen específicamente contra una proteína llamada actina o F-actina. Las pruebas están disponibles para los autoanticuerpos de actina específicos, pero no están disponibles en todos los laboratorios.
- Anticuerpos de tipo 1 microsomales de hígado y riñón (anti-LKM1).
Característicamente, las personas con hepatitis autoinmune de tipo 1 tienen los ANA o los anticuerpos antimúsculo liso positivos o ambos, y las personas con hepatitis autoinmune de tipo 2 presentan los anti-LKM1.
Se puede realizar una biopsia de hígado para diagnosticar la hepatitis autoinmune y determinar si hay una cirrosis presente.
Tratamiento
El tratamiento para la hepatitis autoinmune generalmente involucra agentes supresores del sistema inmune que evitan que el cuerpo produzca autoanticuerpos, lo que limita la inflamación causada por las reacciones autoinmunes. Esto incluye medicamentos como la prednisona y la azatioprina, aunque estos tratamientos pueden no ser efectivos en todos los casos. A las personas que no responden a estos medicamentos o que desarrollan efectos secundarios graves se les pueden recetar otros medicamentos inmunosupresores, como micofenolato, ciclosporina o tacrolimus.
Por lo general, la hepatitis autoinmune se puede controlar con estos medicamentos, pero no se puede curar. Las personas con esta enfermedad a menudo deben tomar estos medicamentos durante muchos años y, en algunos casos, de por vida. Si se suspende la medicación, la enfermedad puede reaparecer. Estos medicamentos tienen algunos efectos secundarios asociados con su uso. Es posible que las personas con formas leves de esta enfermedad no reciban tratamiento.
En algunas personas, la hepatitis autoinmune progresa a cirrosis e insuficiencia hepática terminal, y puede ser necesario un trasplante de hígado.
Enlaces
Pruebas relacionadas:
Alfa-fetoproteína marcador tumoral
Alanina aminotransferasa (ALT)
Aspartato aminotransferasa (AST)
Anticuerpos antinucleares (ANA)
Anticuerpos antimúsculo liso (SMA)
Anticuerpos de tipo 1 microsomales de hígado y riñón (Anti-LKM-1)
Gamma-glutamil transferasa (GGT)
Lactato deshidrogenasa (LDH)
Proteínas totales, cociente albúmina-globulina (A/G)
Sobredosificación de fármacos e intoxicaciones
Tiempo de protrombina (TP) y ratio internacional normalizado (INR)
Estados fisiológicos y enfermedades:
Noticias:
Descubre qué es el hígado graso no alcohólico y cómo detectarlo
Pruebas genéticas para el tratamiento dirigido del cáncer
En otras webs:
National Institute of Diabetes and Digestive and Kidney Diseases (NIH): Enfermedades del hígado
Organización Mundial de la Salud (OMS): Hepatitis
Asociación Española de Familiares y Enfermos de Wilson (A.E.F.E. de Wilson)
MayoClinic: Enfermedad hepática del hígado graso no alcohólico
Asociación Española de Hemocromatosis
Centers for Disease Control and Prevention (CDC): Viral Hepatitis
Pregúntenos














