Nombre sistemático: análisis de líquido pleural
Aspectos generales
¿Por qué hacer el análisis?
Para poder diagnosticar la causa de de una acumulación de líquido en el espacio pleural (efusión pleural).
¿Cuándo hacer el análisis?
Cuando el médico sospecha que un individuo con dolor torácico, tos y/o dificultad para respirar padece una enfermedad asociada a pleuritis o a efusión pleural; después de haber sido confirmada la enfermedad pleural por una radiografía de tórax.
¿Qué muestra se requiere?
La determinación se realiza a partir de una muestra de líquido pleural obtenido mediante una técnica conocida como toracocentesis.
¿Es necesario algún tipo de preparación previa?
Para esta prueba no se necesita ninguna preparación especial.
¿Qué es lo que se analiza?
La superficie exterior de los pulmones y la cavidad torácica están revestidos con una membrana continua llamada pleura. El líquido pleural se coloca en capas entre las dos superficies para que las dos superficies opuestas se "deslicen" entre sí durante la respiración. Este movimiento de "deslizamiento" ayuda con la respiración normal. En los individuos sanos, hay alrededor de 10 a 20 mililitros de líquido pleural que se distribuye uniformemente a través de la pleura y se repone continuamente desde la sangre en los pequeños capilares sanguíneos de los pulmones.
Existe una gran variedad de enfermedades que pueden producir inflamación de la pleura (pleuritis) y/o una acumulación excesiva de líquido pleural (efusión pleural). En estos casos debe realizarse el análisis del líquido pleural y si es necesario drenarse.
El análisis del líquido pleural consiste en realizar una serie de pruebas que permiten establecer la causa del incremento de dicho líquido. Las dos principales razones por las que se acumula demasiado líquido en el espacio pleural son:
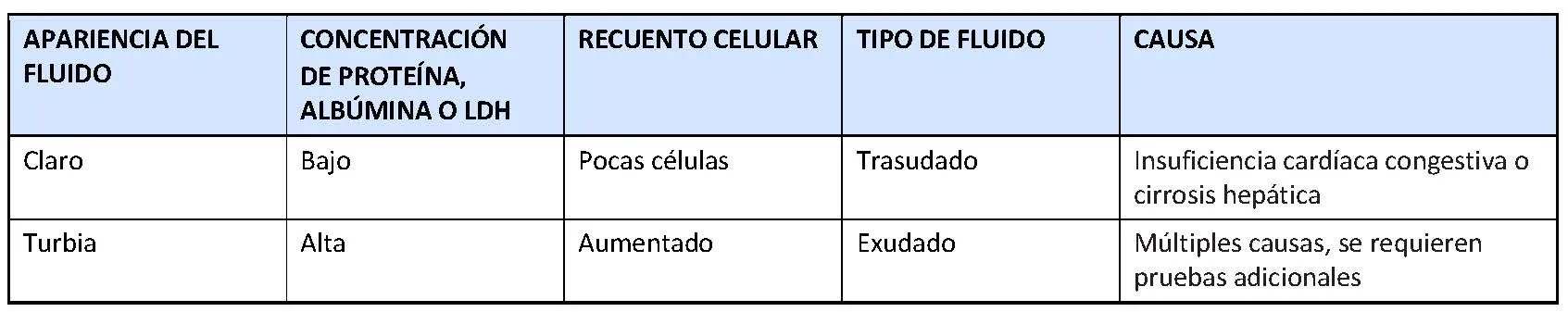
- La alteración del equilibrio entre la presión de los vasos sanguíneos que favorece la salida de fluido de los vasos y la cantidad de proteínas de la sangre que favorece la retención de líquido en los vasos sanguíneos. El líquido así acumulado se conoce como trasudado. En estos casos, la acumulación de líquido afecta a ambos pulmones y suele ser consecuencia de una insuficiencia cardiaca congestiva o de una cirrosis.
- Daño o inflamación de la pleura, en este caso el fluido que se acumula se conoce como exudado y suele afectar a un pulmón. Los exudados están asociados con una variedad de enfermedades que incluyen:
1. Infecciones causadas por virus, bacterias u hongos: las infecciones pueden comenzar en la pleura o extenderse allí desde otros lugares del cuerpo. Por ejemplo, la pleuritis y el derrame pleural pueden ocurrir a la vez o después de la neumonía.
2. Sangrado: los trastornos hemorrágicos, los traumatismos o la obstrucción de una arteria pulmonar (embolia pulmonar) pueden provocar que aparezca sangre en el líquido pleural.
3. Enfermedades inflamatorias: como las enfermedades pulmonares, inflamación pulmonar crónica, por ejemplo, debido a la exposición prolongada a grandes cantidades de asbesto (asbestosis), sarcoidosis o enfermedades autoinmunes como la artritis reumatoide y el lupus.
4. Procesos malignos: cáncer de pulmón, cáncer metastásico, linfoma o leucemias.
5. Otras enfermedades: las enfermedades idiopáticas (se desconoce su causa), bypass cardiaco, trasplante de corazón o pulmón, pancreatitis o abscesos dentro del abdomen.
Es importante distinguir entre estos dos tipos de fluidos puesto que ayuda a establecer el diagnóstico de un trastorno o enfermedad específica. Normalmente, para distinguir entre trasudado y exudado se utilizan un conjunto de pruebas iniciales (recuento celular, concentración de albúmina, de proteínas, de lactato deshidrogenasa y apariencia del líquido). Una vez conocidas las características del líquido que se acumula, pueden realizarse pruebas adicionales para determinar con mayor precisión la causa de la pleuritis y/o de la efusión pleural.
Preguntas comunes
¿Cómo se utiliza?
El análisis de líquido pleural es útil para evaluar la causa de la inflamación de la pleura (pleuritis) y/o de la acumulación de líquido en el espacio pleural (efusión pleural). Se suele utilizar un conjunto de pruebas iniciales que incluyen:
- Determinación de la concentración de albúmina, proteínas y lactato deshidrogenasa.
- Recuento celular.
- Apariencia del líquido obtenido.
Los resultados de estos se comparan con los resultados de una muestra de sangre para determinar si el líquido es un trasudado o un exudado.
Trasudado: esto es causado con mayor frecuencia por la insuficiencia cardiaca congestiva o la cirrosis. Si se determina que el líquido es un trasudado, por lo general, no se necesita realizar más pruebas en el líquido.
Exudado: se suelen solicitar pruebas adicionales para diagnosticar la causas, algunas de ellas incluyen:
1. Determinación en el líquido pleural de glucosa, lactato deshidrogenasa, amilasa, triglicéridos y/o marcadores tumorales como el CEA, aunque la utilidad de estos últimos no está clara.
2. Examen microscópico: la muestra del líquido pleural se coloca directamente en un portaobjetos y se examina en el microscopio contando los leucocitos, hematíes, bacterias u hongos presentes.
3. Citología: uso de una centrífuga especial (citocentrífuga) con la finalidad de concentrar las células. A continuación, la muestra se coloca en un portaobjetos, se tiñe y se evalúan los distintos tipos de células presentes.
4. Tinción de Gram: observación directa de bacterias u hongos al microscopio; normalmente no debería de existir ningún microorganismo.
5. Cultivo bacteriológico y antibiograma: para detectar microorganismos y para orientar el tratamiento antimicrobiano.
6. Pruebas fúngicas: pueden incluir cultivos fúngicos y pruebas de susceptibilidad.
7. Adenosina desaminasa (ADA): puede ayudar a detectar la tuberculosis (TB).
8. Existen algunas pruebas que se solicitan de manera menos frecuente, por ejemplo, para detectar infecciones por virus, micobacterias (cultivo de micobacterias) y parásitos.
¿Cuándo se solicita?
El análisis de líquido pleural se solicita ante la sospecha de una enfermedad asociada a pleuritis y/o con una efusión pleural y después de una confirmación por radiografía de tórax. Puede solicitarse cuando una persona presenta algunos de los siguientes signos y síntomas:
- Dolor torácico, que se agrava al respirar profundamente.
- Tos.
- Dificultad para respirar.
- Fiebre, escalofríos.
- Fatiga.
¿Qué significa el resultado?
Los resultados de las pruebas pueden ayudar a distinguir entre los dos tipos de líquido pleural y ayudar a diagnosticar la causa de la acumulación de fluido. El conjunto de pruebas iniciales que se realizan en líquido pleural ayuda a determinar si se trata de un trasudado o de un exudado.
Características físicas
Un líquido pleural normal suele ser claro y de color pajizo. La presencia de resultados anómalos puede proporcionar pistas acerca del trastorno subyacente:
- Líquido pleural rojizo: indica la presencia de sangre.
- Líquido pleural turbio o espeso: puede indicar la presencia de microorganismos y/o leucocitos. También puede indicar una fuga de líquido del sistema linfático (linfa). La linfa drena desde el sistema linfático hacia el sistema venoso en el tórax; un traumatismo o un linfoma pueden hacer que la linfa esté presente en el líquido pleural.
Pruebas bioquímicas
Además de la determinación de proteínas y de albúmina, se suele determinar:
- Glucosa: suele ser similar a la concentración en sangre; puede disminuir en los procesos infecciosos y en la artritis reumatoide.
- Lactato deshidrogenasa: la concentración puede aumentar en las pleuritis de causa infecciosa.
- Amilasa: puede aumentar en las pancreatitis, en rupturas esofágicas o en procesos malignos (cáncer).
- Triglicéridos: pueden aumentar si existe afectación del sistema linfático.
- Marcadores tumorales: como el CEA.
Examen microscópico
Un líquido pleural normal puede tener pocos leucocitos, pero no debe tener hematíes ni microorganismos. Los resultados de la evaluación de las diferentes células presentes pueden indicar:
- Recuento de células totales: es la cantidad de leucocitos y hematíes en la muestra. Puede existir un aumento de leucocitos en los procesos infecciosos y en otras causas de pleuritis. Los aumentos de hematíes sugieren la existencia de traumatismos, de cáncer o de infarto pulmonar.
- Recuento diferencial de leucocitos: determinación del porcentaje de los distintos tipos de leucocitos. En los procesos infecciosos se puede observar un aumento de neutrófilos. En algunos cánceres y en la tuberculosis pueden aumentar los linfocitos.
- Citología: se evalúa al microscopio una muestra procesada en la citocentrífuga y teñida con una tinción especial, con la finalidad de detectar las células anómalas. Se realiza cuando existe la sospecha de la presencia de un mesotelioma o de cáncer metastásico. La presencia de células anómalas, como células tumorales o células sanguíneas inmaduras, puede indicar el tipo de cáncer que puede afectar al individuo.
Pruebas para detectar enfermedades infecciosas
Se pueden realizar pruebas rutinarias para detectar los microorganismos cuando se sospecha una infección.
- Tinción de Gram: no deberían de existir microorganismos en el líquido pleural.
- Cultivo bacteriano y antibiograma: en el caso de que se aíslen microorganismos, el antibiograma aportará información útil para seleccionar el tratamiento antimicrobiano más adecuado. El hecho de no identificar microorganismos no excluye la presencia de infección; es posible que la cantidad sea demasiado baja como para poderlos detectar o que no crezcan en el medio de cultivo debido a un tratamiento antibiótico previo.
- Pruebas fúngicas: si un cultivo es positivo, el hongo u hongos que causan su infección se identificarán en el informe y se pueden realizar pruebas de susceptibilidad para dirigir la terapia.
- Adenosina desaminasa: una concentración elevada puede sugerir una infección por Mycobacterium tuberculosis. Esto tiene mucho interés en las áreas dónde la tuberculosis es frecuente.
Existen algunas pruebas que se solicitan de manera menos frecuente, como algunas pruebas específicas para virus, parásitos y micobacterias que permiten detectar respectivamente infecciones víricas, parasitarias y tuberculosis.
¿Qué es una toracocentesis y cómo se realiza?
La toracocentesis consiste en sacar líquido pleural mediante una jeringa. El individuo permanece sentado y se le ayuda a que mantenga los brazos levantados. Se aplica anestesia local y posteriormente el médico inserta la aguja en la cavidad pleural para aspirar una muestra de líquido.
¿Existe alguna otra razón para realizar una toracocentesis?
Sí. Algunas veces se realiza para drenar el exceso de líquido pleural, para liberar de tensión a los pulmones. Puede dejarse un catéter de drenaje durante un período de tiempo determinado para eliminar el líquido que vaya acumulándose.
¿Puede un derrame pleural desaparecer por sí solo?
Sí, si se ha acumulado una pequeña cantidad de líquido, es posible que desaparezca sin tratamiento.
¿Es grave un derrame pleural?
Un derrame pleural puede ser grave si el exceso de líquido ejerce presión sobre los pulmones, lo que dificulta la respiración. Los derrames pleurales no son normales y deben evaluarse para determinar la causa. Además, si la causa del derrame pleural es grave, puede precisar un tratamiento extenso. Las causas graves pueden incluir insuficiencia cardiaca, neumonía y otras infecciones, cáncer, arteria pulmonar bloqueada (embolia pulmonar) y enfermedad hepática.
¿Hay algo más que debería saber?
Puede solicitarse la determinación de glucosa, proteínas, albúmina, y lactato deshidrogenasa en sangre para comparar los resultados con los obtenidos en el líquido pleural.
Enlaces
Pruebas relacionadas:
Análisis del líquido pericárdico
Análisis del líquido peritoneal
Proteínas totales, cociente albúmina-globulina (A/G)Albúmina
Lactato deshidrogenasa (LDH)
Antígeno carcinoembrionario (CEA)
Adenosina desaminasa (ADA)
Estados fisiológicos y enfermedades:
Insuficiencia cardíaca congestiva
En otras webs:
Medline: Análisis del líquido pleural
National Heart, Lung, and Blood Institute (NIH): ¿Qué son los trastornos pleurales?
También conocido como: HSV-1, HSV-2, HHV1, HHV2, VHS, herpes oral, herpes labial, herpes genital
Nombre sistemático: virus del herpes simple tipo 1 y tipo 2
Aspectos generales
¿Por qué hacer el análisis?
Para hacer un cribado o un diagnóstico de la infección por el virus del herpes simple (VHS).
Pregúntenos














