¿En qué consiste?
La hipertensión, también conocida como presión arterial alta, consiste en un aumento persistente de la presión sanguínea que pone a prueba al corazón. A largo plazo, puede provocar lesiones en dicho órgano, o bien en otros órganos como los riñones, el cerebro y los ojos.
La hipertensión en España se observa en el 35% de la población total, mientras que en Europa ronda el 40%. En Estados Unidos se considera que el 46% de los adultos son hipertensos. Tanto en los hombres como en las mujeres la prevalencia crece de forma importante conforme aumenta la edad, llegando a un 68% en los mayores de 60 años.
La presión arterial (PA) es la fuerza que ejerce la sangre contra las paredes de las arterias. La PA depende de la fuerza y de la velocidad de contracción del corazón cuando bombea la sangre, y de la resistencia de las arterias a este flujo. La resistencia depende de la elasticidad de los vasos sanguíneos, del diámetro de los mismos y de la cantidad de sangre que fluye por ellos. Cuanto más estrechas sean las arterias y más sangre tenga que bombear a través de ellas, mayor será la PA. Mantener un estilo de vida saludable puede ayudar a retrasar o prevenir la hipertensión.
La presión sanguínea aumenta y disminuye dependiendo del nivel de actividad de la persona, del momento del día y del estrés, tanto físico como emocional. En las personas sanas, este proceso se controla principalmente por el sistema nervioso autónomo (parte del sistema nervioso que controla las acciones involuntarias) y también está regulado por distintas hormonas. Entre ellas se incluyen la angiotensina II (producida por los riñones) que ocasiona un aumento de la resistencia en los vasos sanguíneos, la aldosterona (producida por las glándulas suprarrenales) relacionada con la cantidad de sodio, potasio y fluidos excretados por los riñones, y las catecolaminas (como la adrenalina) que se sintetizan en las glándulas suprarrenales en respuesta al estrés, y hacen que aumente la frecuencia cardíaca y la resistencia de los vasos sanguíneos. Cuando se altera el equilibrio normal de una o varias de estas hormonas puede aparecer la hipertensión.
Cuando se evalúa la PA, se realizan dos medidas de presión, llamadas: sistólica y diastólica. La presión sistólica hace referencia a la fuerza ejercida sobre las paredes de los vasos sanguíneos cuando el corazón se contrae al bombear la sangre. La presión diastólica en cambio es la fuerza presente cuando el corazón se relaja entre los latidos. Ambas se miden en milímetros de mercurio (mmHg), siendo la sistólica la que primero se expresa, seguida de la diastólica. Por ejemplo, una presión sanguínea de 120/80 mmHg corresponde a una presión sistólica de 120 y a una diastólica de 80.
Una única medida de PA no es diagnóstica; se deben realizar diversas medidas en distintos días, y si los resultados son consistentemente elevados, se puede establecer el diagnóstico de hipertensión.
Normalmente, las presiones diastólicas son un reflejo de las sistólicas, pero a medida que aumenta la edad de las personas, la presión diastólica tiende a regularse. Por ello, la forma de hipertensión en la que únicamente está implicada la presión sistólica (conocida como hipertensión sistólica aislada) se vuelve más común. En general, cuanto más tiempo se mantiene la presión elevada, mayor es el potencial que se tiene para producir un daño en el organismo.
Clasificación de la presión arterial
En la siguiente tabla se resume la clasificación para la PA, basadas en las recomendaciones de la International Society of Hypertension (ISH) del año 2020.

Aunque las guías clínicas que se han indicado son importantes, no son las únicas guías clínicas existentes y realmente no hay un consenso entre ellas. En el año 2014, los expertos señalaron que el Comité de las Ocho Naciones Unidas (Eighth Joint National Committee, JNC8) propuso una serie diferente de guías clínicas y objetivos de PA, y algunos grupos continúan apoyando estas recomendaciones.
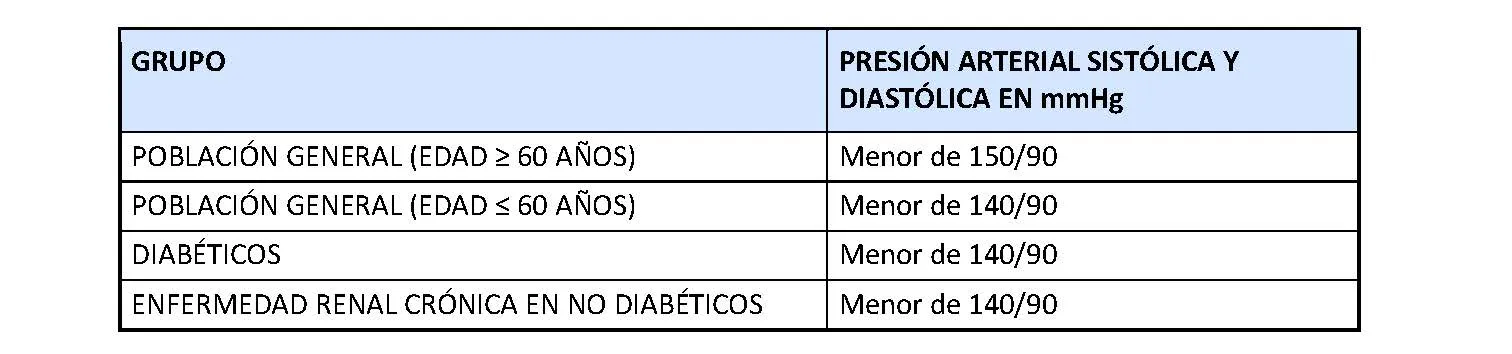
La siguiente tabla indica los nuevos objetivos para la PA en determinados grupos de población.
Objetivos de presión arterial
Acerca de la hipertensión
Signos y síntomas
En la mayoría de las personas, la hipertensión no causa signos o síntomas y pueden pasar años sin que la persona sea consciente del problema. Con frecuencia se detectará en una revisión médica rutinaria. Ocasionalmente, la hipertensión puede causar solamente algunos síntomas como dolor de cabeza, mareos o sangrados frecuentes por la nariz, incluso aunque las cifras sean tan elevadas que puedan comprometer la vida de la persona.
Por este motivo se dice que la hipertensión es el “asesino silencioso”, porque aumenta el riesgo de padecer cuadros como un accidente cerebrovascular, infarto agudo de miocardio, enfermedad renal y ceguera. Cuanto más tiempo se mantenga elevada la presión elevada, mayor daño podrá producir. Por esta razón es tan importante someterse a controles periódicos de la tensión arterial.
Causas
En la mayoría de las personas la causa de la hipertensión es desconocida (idiopática). Esta forma de presión arterial elevada se conoce como hipertensión primaria o esencial e incluye un 95% de los casos de hipertensión en los adultos.
Según los Centers for Disease Control and Prevention (CDC) más del 50% de las personas con una edad igual o mayor de 50 años tienen hipertensión y afecta por igual a hombres y mujeres, aunque hay algunas variaciones según la edad. Sin embargo, en las personas menores de 45 años es más frecuente en los hombres. A partir de los 65 años, el número de mujeres afectadas es mayor. Los descendientes de afroamericanos tienen mayor tendencia a presentar hipertensión a edades menores que aquellos con descendientes europeos e hispanos.
Aunque es difícil determinar su causa, existen varios factores que incrementan el riesgo de desarrollar hipertensión y de empeorarla cuando ya está presente. Entre ellos se incluye:
- Obesidad.
- Vida sedentaria (no realizar suficiente ejercicio).
- Fumar tabaco o usar otros productos derivados.
- Consumo excesivo de alcohol.
- Consumo excesivo de sal en la dieta
- Uso de anticonceptivos orales o terapia hormonal.
- Consumo de fármacos como esteroides, o drogas como cocaína y anfetaminas.
- Edad.
- Historia familiar.
La hipertensión causada por uno o varias enfermedades subyacentes identificables se define como hipertensión secundaria y representa tan sólo el 5% de los casos de hipertensión. Es importante detectar estas enfermedades puesto que su tratamiento puede disminuir la hipertensión, alcanzando incluso valores normales o prácticamente normales de PA. Entre las causas de hipertensión secundaria se incluye:
- Enfermedad renal: disminuye la eliminación de sales y fluidos del organismo e incrementa el volumen sanguíneo y la presión. Como la hipertensión puede provocar lesión renal, puede convertirse en un problema grave si no se trata.
- Enfermedad cardiaca: puede afectar a la fuerza y a la frecuencia de la contracción cardíaca y también puede ser progresiva.
- Diabetes: con el paso del tiempo puede provocar lesiones renales y afectar a la integridad de los vasos sanguíneos .
- Aterosclerosis: el endurecimiento de las arterias limita su capacidad de dilatarse y contraerse.
- Síndrome de Cushing: enfermedad en la que aumenta la producción del cortisol, hormona producida por las glándulas suprarrenales.
- Hiperaldosteronismo primario (síndrome de Conn): trastorno que se caracteriza por un aumento de la producción de aldosterona, una hormona que ayuda a regular la retención y eliminación de sodio por los riñones; puede deberse a un tumor de las glándulas suprarrenales (normalmente benigno).
- Feocromocitoma: tumor de las glándulas suprarrenales (raro y normalmente benigno) que produce cantidades excesivas de adrenalina, una hormona del grupo de las catecolaminas que se produce en el cerebro y las glándulas suprarrenales como respuesta al estrés; los pacientes afectados suelen padecer crisis hipertensivas graves.
- Enfermedad tiroidea: tanto cantidades excesivas como escasas de hormona tiroidea pueden producir aumentos de la PA.
- Embarazo: la hipertensión puede aparecer en cualquier momento del embarazo, aunque suele ser más frecuente en el último trimestre, cuando puede provocar preeclampsia o toxemia, una enfermedad que se caracteriza por un aumento de la presión sanguínea y retención de líquidos.
Pruebas diagnósticas
Las pruebas se solicitan por distintos motivos:
- Para realizar el cribado y diagnosticar la hipertensión.
- Determinar si está causada por otra enfermedad que se puede resolver o controlar.
- Valorar el estado de los órganos como el riñón y tener una evaluación inicial, antes de empezar el tratamiento con medicamentos.
- Monitorizar y controlar la hipertensión y el estado de los órganos a lo largo del tiempo.
Medida de la presión arterial
La PA se medía tradicionalmente en las instalaciones sanitarias utilizando un estetoscopio y un brazalete con un medidor de presión (esfingomanómetro). El sistema incluye un manguito, una bomba y un indicador de presión que mide la PA en milímetros de mercurio (mmHg). El manguito se coloca alrededor de la parte superior del brazo y se llena de aire, evitando su salida. Después se van liberando pequeñas cantidades del aire del brazalete, de modo que el flujo de la sangre retorna lentamente al brazo. La presión que se mide en el interior del brazalete será la misma que hay en el interior de las arterias. Si desea más información, acceda a este enlace.
Al médico le puede interesar que el individuo lleve un sistema que monitoriza y graba los valores de la tensión arterial a intervalos regulares de tiempo durante 24 horas, para evaluar así los niveles de PA. Esta prueba es de especial ayuda durante el proceso diagnóstico y puede ayudar a identificar aquellas situaciones en las que las personas sólo tienen valores elevados de presión sanguínea en la consulta del médico, la llamada hipertensión de “bata blanca”.
Estas dos formas descritas anteriormente para medir la PA son medidas indirectas. Raramente se requiere tomarla de forma directa, introduciendo un catéter en la arteria para medir la presión dentro del vaso sanguíneo.
Pruebas de laboratorio
Las pruebas de laboratorio no son diagnósticas de hipertensión, pero suelen solicitarse estas pruebas para detectar si existen enfermedades que ocasionen y/o exacerben la PA; además sirven para evaluar y monitorizar la función de distintos órganos con el paso del tiempo.
Las pruebas generales que suelen solicitarse son:
- Urianálisis, proteínas en orina: para valorar la función renal.
- Albúmina en orina, urea, creatinina, tasa de filtrado glomerular: para detectar y monitorizar una disfunción renal o para controlar el efecto de la medicación sobre los riñones.
- Potasio: como parte del perfil de electrolitos en el que también se incluyen sodio, cloruro y el dióxido de carbono (CO2), para evaluar y monitorizar el equilibrio electrolítico del organismo. Por ejemplo, el potasio puede estar bajo en el síndrome de Cushing y en el síndrome de Conn, dos causas posibles de la hipertensión secundaria. Algunos de los medicamentos usados para el tratamiento de la hipertensión pueden alterar este equilibrio, mediante la pérdida excesiva o la retención de potasio.
- Glucosa en ayunas, hemoglobina glicada: para diagnosticar diabetes y controlar posteriormente la glucosa en los pacientes diabéticos.
- Calcio: para determinar la cantidad de calcio total o ionizado en sangre; un aumento de la actividad de las glándulas paratiroideas que produce un aumento del calcio en suero y que se asocia a la hipertensión.
- TSH (hormona estimulante del tiroides) y T4 libre: para detectar y monitorizar algún tipo de disfunción tiroidea.
- Perfil lipídico: para evaluar las concentraciones de colesterol total, colesterol HDL, colesterol LDL y triglicéridos, y evaluar el riesgo de desarrollar aterosclerosis.
Existen otras pruebas más específicas que se pueden solicitar en función de la historia clínica del paciente, de la exploración física y de los resultados de las pruebas citadas anteriormente, que facilitarán la detección, el diagnóstico y la monitorización de las enfermedades que pueden causar una hipertensión secundaria. Se incluyen:
- Aldosterona y renina: para facilitar la detección de una producción aumentada de aldosterona por las glándulas suprarrenales (puede deberse a la presencia de un tumor) o la producción aumentada de la renina por el riñón (puede deberse a un daño renal o al estrechamiento de las arterias que irrigan el riñón).
- Cortisol y la prueba de supresión de la dexametasona: para detectar un aumento de la producción de cortisol, que puede deberse a la presencia de síndrome de Cushing.
- Catecolaminas y metanefrinas: para medir adrenalina, noradrenalina y sus metabolitos; se utiliza para detectar la presencia de un feocromocitoma (tumor de las glándulas suprarrenales) que puede causar episodios graves de hipertensión.
Otras pruebas diagnósticas ajenas al laboratorio
Como parte del proceso diagnóstico y para facilitar la evaluación del estado de algunos órganos vitales, el médico puede solicitar una o varias de las pruebas complementarias siguientes:
- Electrocardiograma (ECG): para evaluar el ritmo cardiaco y posibles lesiones cardíacas.
- Examen ocular: examen de la retina para evaluar si hay cambios en los vasos sanguíneos (retinopatía) producidos por una hipertensión prolongada.
- Exploración física: para evaluar si existen soplos (sonido que hace la sangre al pasar por las arterias estrechadas), saber si existe dolor abdominal a la presión, examinar la glándula tiroidea y el cuello para detectar aumentos de tamaño o signos de disfunción, y detectar otros signos clínicos que pudieran estar presentes.
- Pruebas de imagen, como ecografías o radiografías de los riñones, o radiografías de tórax.
Prevención y tratamiento
Los cambios en el estilo de vida pueden disminuir el riesgo de sufrir hipertensión. Muchas personas que tienen hipertensión pueden alcanzar unos niveles de presión normales, manteniendo el peso ideal, haciendo ejercicio regularmente, limitando el consumo de alcohol y sal, y dejando de fumar; a veces este tratamiento es suficiente. Los riesgos asociados a sexo, raza y edad avanzada no desaparecen con los cambios en el estilo de vida y en muchos casos el plan de tratamiento incluye medicación para controlar la hipertensión.
Existen muchos tipos de fármacos para controlar la hipertensión, con un mecanismo de acción distinto, atacando aspectos específicos de la regulación de la presión sanguínea. Con frecuencia, el paciente debe tomar un par de fármacos distintos para controlar la PA. El médico le prescribirá el tipo de fármaco y la dosis que más se adapte a sus necesidades. Si desea más información, acceda a este enlace.
En el caso de la hipertensión secundaria, si la enfermedad que produce la hipertensión se puede resolver (por ejemplo: extirpando un tumor suprarrenal o suprimiendo una medicación) o controlar (por ejemplo: vigilando la diabetes o la enfermedad tiroidea), la PA vuelve a valores normales o cercanos a la normalidad. Cuando no existe curación y el control de la enfermedad subyacente consiste únicamente en minimizar los posibles daños futuros, como sucede en la enfermedad renal, entonces la hipertensión se debe controlar mediante una combinación de fármacos, y el paciente debe ser controlado regularmente para ayudar a mantener las funciones orgánicas y tratar los problemas agudos cuando aparezcan.
Una urgencia hipertensiva se produce cuando la hipertensión es asintomática, y las cifras de PA son mayores de 180/110 mmHg sin que exista daño orgánico, o también cuando existe daño orgánico y las cifras son mayores de 180/120 mmHg; ambas situaciones precisan un tratamiento inmediato. Pueden precisar una hospitalización para administrar los fármacos por vía intravenosa y para una monitorización estricta, porque en caso de no hacerlo, el daño orgánico puede ser muy rápido.
Las mujeres embarazadas con preeclampsia (o toxemia) se deben controlar acudiendo con frecuencia a la consulta del médico. La única solución real para la preeclampsia es el parto. Por otra parte, posponer el parto el mayor tiempo posible permite una mejor maduración del feto. Deben valorarse las ventajas e inconvenientes de cada una de las opciones, teniendo en cuenta el riesgo de la madre de sufrir convulsiones o lesiones orgánicas, situaciones graves que pueden poner en peligro la vida, tanto de la madre como del bebé.
Enlaces
Pruebas relacionadas:
Proteínas en orina y cociente proteína/creatinina en orina
Albúmina en orina y cociente albúmina/creatinina en orina
Estados fisiológicos y enfermedades:
Hiperaldosteronismo primario (síndrome de Conn)
Accidente cerebrovascular (ACV)
Infarto agudo de miocardio y síndrome coronario agudo
Cribados:
Cribado de niños (2 a 12 años)
Cribado de adolescentes (13 a 18 años)
Cribado de adultos jóvenes (19 a 29 años)
Cribado de adultos (30 a 49 años)
Cribado de adultos mayores de 50 años
Noticias:
Hipertensión arterial: nuevo enfoque
Nuevos biomarcadores en orina para detectar el daño renal incipiente en la hipertensión
La hipertensión es el factor de riesgo modificable más importante
Videos:
Fundación Española del Corazón (FEC): Presión arterial
En otras webs:
National Heart, Lung, and Blood Institute (NIH): ¿Qué es la presión arterial alta?
Familydoctor: Presión arterial elevada (hipertensión)
Medline: Presión arterial alta en adultos - hipertensión
MayoClinic: Presión arterial alta (hipertensión)
Organización Mundial de la Salud (OMS): Hipertensión
2020 International Society of Hypertension Global Hypertension Practice Guidelines
National Heart, Lung, and Blood Institute: DASH Eating Plan
American Heart Association (AHA): High Blood Pressure
American Heart Association (AHA): Monitoring Your Blood Pressure at Home
Centers for Disease Control and Prevention (CDC): High Blood Pressure
Pregúntenos














